Sánchez Vela, Pablo
Ríos Gallardo, Rafaela
Falcón González, Alejandro
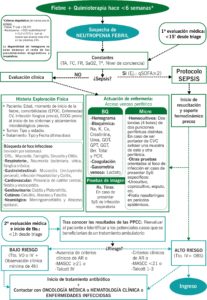
La fiebre en el paciente neutropénico es una urgencia médica que requiere de una actuación inmediata tanto diagnóstica como terapéutica. El inicio del tratamiento no debe demorarse a la espera de los resultados de ninguna prueba complementaria y ha de iniciarse antes de una hora de la llegada del paciente a urgencias.
Se debe actuar ante la sospecha de Neutropenia Febril en un paciente oncológico que consulta por fiebre hasta en un plazo de 6 semanas tras una dosis de quimioterapia.
EVALUACIÓN CLÍNICA INICIAL:
El triaje habrá de identificar a todos los pacientes que consultas por fiebre tras haber recibido quimioterapia en las últimas 6 semanas como posible sospecha de neutropenia febril.
Se habrá de proceder a la atención integral de estos pacientes en un periodo de 15min desde su triaje [III, B]:
- Signos vitales y evaluación inicial de la gravedad del cuadro: descartar sepsis y shock séptico.
- Anamnesis y exploración física completa para identificar el foco infeccioso. Las reacciones inflamatorias son menores. Prestar especial atención a los síntomas y signos de la boca, nariz, senos, esófago, pulmón, perineo incluyendo ano y piel incluyendo uñas, lugares de inserción de catéteres venosos centrales y lugares donde se haya realizado recientemente una prueba diagnóstica (Ej.: Punción de médula ósea).
- Analítica: Hemograma, electrolitos, creatinina, urea, lactato, función hepática (bilirrubina total, transaminasas) y la proteína C reactiva.
- Hemocultivos: Dos series (4 frascos de 10ml) extraídos simultáneamente de dos localizaciones anatómicas distintas incluyendo un catéter venoso central en caso de que este estuviera. En los pacientes portadores de catéter venoso central (CVC) si no presentan otra focalidad habrá de asumirse la presencia de una infección de éste hasta conocer los resultados de los hemocultivos diferenciales. Sospechar infección por Cándida sp. en pacientes con nutrición parenteral, tratamiento corticoide o antibiótico.
- Cultivos de otras localizaciones, como la orina, el tracto respiratorio, LCR, heces o heridas y otras pruebas microbiológicas en función de la clínica.
- Frotis nasofaríngeos en aquellos pacientes que consulten por un cuadro pseudo-gripal (Ej.: fiebre y tos asociadas a al menos uno de los siguientes: malestar general, odinofagia, coriza, artralgias o mialgias) especialmente en época de expansión epidémica de virus respiratorios. En pacientes con neoplasias hematológicas o que hayan recibido un trasplante de células madres hematopoyéticas habrán de plantearse expandir la solicitud de muestras para la detección de virus respiratorios (influenza, virus respiratorio sincitial, citomegaluvirus, metapneumovirus, enterovirus y rinovirus).
- La radiografía de tórax y el elemental de orina solo en caso de presentar síntomas y/o signos de infección respiratoria o de infección urinaria respectivamente. A pesar de ello, la ausencia de infiltrados pulmonares en la radiografía no excluye el diagnóstico de neumonía en el paciente neutropénico. Se habrá de sospechar aspergilosis pulmonar en pacientes hematológicos con neutropenia prolongada o en otros pacientes en tratamiento con corticoides y un infiltrado pulmonar sugestivo (nódulos, cavitación o neumonía necrotizante).
Tabla 1: Definición de neutropenia febril.
| DEFINICIÓN | CLÍNICA | DIAGNOSTICO |
Fiebre:
Neutropenia:
|
|
* Siempre:
*Orientadas según clínica:
|
EVALUACIÓN DEL RIESGO:
Es importante clasificar a los pacientes según el riesgo de padecer una neutropenia febril complicada, por eso se han validados varias escalas de riesgo como el índice MASCC (Multinational Association for Supportive Care in Cancer – Tabla 2) [I, A], las reglas de Talcott (Tabla 3) o la escala CISNE (Clinical Index of Stable Febrile Neutropenia – Tabla 4) [II, B].
Estas tablas junto la valoración clínica del paciente [III, B] habrán de utilizarse para establecer los tratamientos más adecuados a cada paciente y para plantear la posibilidad de que éstos se realicen de forma ambulatoria en caso de existir muy bajo riesgo de complicaciones.
TRATAMIENTO:
Se deben seguir las recomendaciones de la guía PRIOAM que tiene en cuenta la prevalencia y la incidencia de los distintos microorganismos junto a sus respectivas sensibilidades y resistencias en nuestro medio local. Para más información consultar: www.guiaprioam.com.
NEUTROPENIA FEBRIL DE BAJO RIESGO: Pueden ser tratados frecuentemente con antibióticos orales y posiblemente de forma ambulatoria si se puede asegurar un adecuado seguimiento [I, A]. Según evolución puede darse el alta tras 4-24 horas de Observación o tras 24-48 h de ingreso hospitalario tras interconsultar con el servicio correspondiente (oncología médica, hematología clínica o enfermedades infecciosas). Programar revisión en 24-48 h en Hospital de día con los resultados de los hemocultivos.
NEUTROPENIA FEBRIL DE ALTO RIESGO: han de ser hospitalizados y tratados sin demora con antibióticos de amplio espectro ya que estos pacientes han de ser monitorizados estrechamente para detectar la aparición de inestabilidad hemodinámica (pre-shock).
OTRAS MEDIDAS TERAPEUTICAS:
- Retirada de catéter inmediata si se sospecha de bacteriemia complicada (sepsis grave o shock séptico, tunelitis, émbolos sépticos, bacteriemia persistente).
- Tratamiento quirúrgico si presencia de absceso perineal, infecciones graves de piel y partes blandas o enterocolitis complicada (perforación, colección intraabdominal).
- Soporte hemodinámico según las guías de sepsis y shock séptico.
Tabla 2: Índice MASCC para la identificación de pacientes con bajo riesgo de complicaciones.
| CARACTERÍSTICAS | PUNTUACIÓN |
Síntomas de neutropenia febril*:
|
5 3 |
| Ausencia de hipotensión (presión arterial sistólica > 90mmHg). | 5 |
| Ausencia de EPOC. | 4 |
| Tumor sólido o diagnóstico de neoplasia hematológica sin infección fúngica invasiva. | 4 |
| No deshidratación. | 3 |
| Ambulatorio en el momento de aparición de los síntomas. | 3 |
| Edad < 60 años (escala no aplicable en <16 años). | 2 |
Nota: La máxima puntuación es 26; las puntuaciones ≥ 21 se consideran de bajo riesgo para la aparición de complicaciones médicas.
*La gravedad de los síntomas de neutropenia febril se correlaciona con el estado clínico general del paciente influenciado por el episodio de neutropenia febril. Este ha de ser evaluado siguiendo esta escala: asintomático o síntomas leves (5 puntos), síntomas moderados (3 puntos), síntomas severos o paciente moribundo (0 puntos). Las puntuaciones de 5 y 3 no son acumulables.
Tabla 3. Reglas de Talcott para la clasificación de la neutropenia febril.
| GRUPO CARACTERÍSTICAS | |
| I | Ingresados en el momento de inicio de la fiebre. |
| II | Ambulatorios con comorbilidades agudas, que de por si requieren de hospitalización. |
| III | Ambulatorios sin comorbilidades, pero con su cáncer incontrolado. |
| IV* | Ambulatorios sin comorbilidades y con su cáncer controlado. |
* El grupo IV se considera de bajo riesgo.
Tabla 4: Escala clínica CISNE para la neutropenia febril estable.
| CARACTERÍSTICAS | PUNTUACIÓN |
| Eastern Cooperative Oncology Group performance status (ECOG) ≥ 2. | 2 |
| Enfermedad Pulmonar Obstructiva Crónica (EPOC). | 1 |
| Enfermedad cardiovascular crónica. | 1 |
| Mucositis grado ≥ 2
según el National Cancer Institute Common Toxicity Criteria. |
1 |
| Monocitos < 200/µl. | 1 |
| Hiperglucemia inducida por estrés. | 2 |
* Las 6 variables están integradas en una puntuación que va del 0 al 8, la cual clasifica a los pacientes en tres grupos pronósticos: riesgo bajo (0 puntos), riesgo intermedio (1 a 2 puntos) y riesgo alto (≥ 3 puntos).
BIBLIOGRAFÍA
- Manuela Aguilar Guisado C, Roberto Lasso de la Vega González, Ildefonso Espigado Tocino, Águeda Molinos Quintana, Maite Ruiz Pérez de Piapón. Neutropenia febril post-quimioterapia 2018 [cited 2018]. Available from: http://guiaprioam.com/indice/neutropenia-febril-posquimioterapia/.
- Lim C, Bawden J, Wing A, Villa-Roel C, Meurer DP, Bullard MJ, et al. Febrile neutropenia in EDs: the role of an electronic clinical practice guideline. The American journal of emergency medicine. 2012;30(1):5-11, .e1-5.
- de Naurois J, Novitzky-Basso I, Gill MJ, Marti FM, Cullen MH, Roila F. Management of febrile neutropenia: ESMO Clinical Practice Guidelines. Annals of oncology : official journal of the European Society for Medical Oncology / ESMO. 2010;21 Suppl 5:v252-6.
- Freifeld AG, Bow EJ, Sepkowitz KA, Boeckh MJ, Ito JI, Mullen CA, et al. Clinical Practice Guideline for the Use of Antimicrobial Agents in Neutropenic Patients with Cancer: 2010 Update by the Infectious Diseases Society of America. Clinical Infectious Diseases. 2011;52(4):e56-e93.
- Taplitz RA, Kennedy EB, Bow EJ, Crews J, Gleason C, Hawley DK, et al. Outpatient Management of Fever and Neutropenia in Adults Treated for Malignancy: American Society of Clinical Oncology and Infectious Diseases Society of America Clinical Practice Guideline Update. Journal of clinical oncology : official journal of the American Society of Clinical Oncology. 2018;36(14):1443-53.
- Ron Walls MD RHM, Marianne Gausche-Hill MD FACEP FAAP, et al. Rosens Emergency Medicine Concepts and Clinical Practice. 9 ed2017. 2688 p.
- Richard D. Zane JMK. Pocket Emergency Medicine. 4 ed2017.