Matas Granados, Sergio
Muñoz Morales, Ana
López Herrero, Fernando
1. DEFINICIÓN Y CARACTERÍSTICAS GENERALES
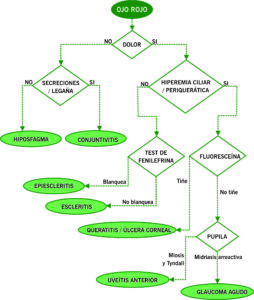
Denominación en la que se incluyen un grupo de entidades que tienen en común el enrojecimiento ocular. Las características de este enrojecimiento y los signos y síntomas acompañantes nos servirán para realizar el diagnóstico diferencial. Existen tres tipos de hiperemia ocular.
- Inyección conjuntival: enrojecimiento difuso de toda la conjuntiva bulbar y tarsal.
- Inyección ciliar: región perilímbica más enrojecida.
- Inyección mixta: con características de las dos anteriores.
2. GLAUCOMA
2.1. Definición: Conjunto de trastornos que se caracterizan por presión intraocular (PIO) elevada provocando una lesión característica en el nervio óptico (excavación papilar).
2.2. Síntomas guía y signos exploratorios: El glaucoma crónico es asintomático, no doloroso y sin enrojecimiento ocular. El glaucoma agudo cursa con dolor brusco, visión borrosa, náuseas y vómitos. En la exploración nos encontraremos con una pupila en midriasis media arreactiva junto a una inyección mixta. La PIO suele hallarse por encima de 40-45 mmHg lo que provoca un edema corneal. Ocurre normalmente en ojos con un ángulo iridocorneal estrecho predispuestos bajo determinadas condiciones a sufrir episodios de cierre angular.
2.3. Abordaje diagnóstico, diagnóstico diferencial y criterios de confirmación: Puramente clínicos: Biomicroscopía en lámpara de hendidura con gonioscopia, tonometría ocular y sintomatología.
2.4. Estratificación del riesgo y nivel de cuidados iniciales: Especial atención a pacientes diabéticos donde el dolor puede ser subagudo o estar ausente. Se intentara bajar la PIO lo más rápidamente posible con diuréticos: acetazolamida vo. 250mg/8h o manitol iv 20% (250cc a chorro y 250cc en 45 min.); betabloqueantes tópicos (timolol 0.5% c/12h); y esteroides tópicos (dexametasona cada 15min en la primera hora, posteriormente horaria). Si el glaucoma es de ángulo estrecho se añade pilocarpina al 2% cuando la PIO comienza a bajar. Analgesia y antieméticos, si son necesarios.
2.5. Tratamiento: Tras la bajada de la PIO anteriormente descrita se realizarán iridotomías con láser YAG bilateral para evitar nuevos episodios de bloqueo pupilar.
3. UVEITIS ANTERIOR AGUDA
3.1. Definición: Anatómicamente se clasifican en anteriores (afectación de iris y cuerpo ciliar), intermedias (pars plana) y posteriores (retina y/o coroides). La mayoría son idiopáticas siendo las enfermedades reumáticas las causas asociadas más frecuentes, sobre todo la espondilitis anquilosante.
3.2. Síntomas guía y signos exploratorios: Dolor, disminución de agudeza visual, hiperemia mixta y fotofobia. En la exploración encontraremos miosis, inyección ciliar, ausencia de secreciones y PIO normalmente baja. Como características típicas destacan los precipitados retroqueráticos (depósitos blanquecinos endoteliales), la turbidez en cámara anterior (efecto Tyndall) y las sinequias posteriores.
3.3. Abordaje diagnóstico, diagnóstico diferencial y criterios de confirmación: Diagnóstico clínico. Ante uveitis anteriores de repetición, uveítis intermedias y uveítis posteriores realizar estudio sistémico por Medicina Interna. Realizar siempre fondo de ojo bajo dilatación farmacológica para descartar afectación intermedia o posterior. También medir siempre la presión intraocular para descartar uveitis hipertensivas, muy relacionadas con los virus de la familia herpes.
3.4. Estratificación del riesgo y nivel de cuidados iniciales: Mayor repercusión sobre agudeza visual final en intermedias y posteriores. Midriáticos (ciclopentolato al 2%) cada 15 min en urgencias hasta romper sinequias.
3.5. Tratamiento: Esteroides tópicos (dexametasona, metilprednisolona) varias veces al día según grado de inflamación y ciclopentolato o atropina tres veces día, disminuyendo frecuencia según evolución. Si existe afectación posterior o intermedia se añadirán esteroides sistémicos junto a inmunosupresores. Es muy importante destacar el manejo conjunto entre el servicio de oftalmología y el de reumatología/medicina interna de los casos complejos y recidivantes de uveitis.
4. QUERATITIS Y ÚLCERAS CORNEALES
El signo común y característico de la patología corneal es la tinción positiva con fluoresceína, captada por las zonas desepitelizadas. Son síntomas comunes la sensación de cuerpo extraño o dolor, lagrimeo, fotofobia, blefarospasmo y disminución de la agudeza visual en mayor o menor medida dependiendo de la gravedad y extensión de las lesiones.
A. QUERATOPATÍA PUNTEADA SUPERFICIAL: Múltiples lesiones puntiformes del epitelio corneal que captan fluoresceína cuya distribución nos orientará al diagnóstico clínico. Suele existir una inyección ciliar o mixta sin secreción asociada. Entre las causas que la originan destacan el ojo seco (por mala cantidad o calidad de lágrima), la queratitis fotoeléctrica o actínica (en soldadores por el arco voltaico, chispazos por cortocircuitos eléctricos o en esquiadores sin adecuada protección ocular contra luz ultravioleta) y la queratitis por exposición (por alteraciones en la dinámica o estática palpebral que no permiten un cierre palpebral eficiente, siendo la parálisis facial la causa más frecuente).
TRATAMIENTO: lágrimas artificiales sin conservantes (monodosis) en las formas leves hasta la dilatación (ciclopentolato 2%) más colirio o pomada antibiótica (tobramicina) 3-4 veces día y oclusión con disminución de pauta según evolución. Para el alivio sintomático, se puede complementar con analgesia oral.
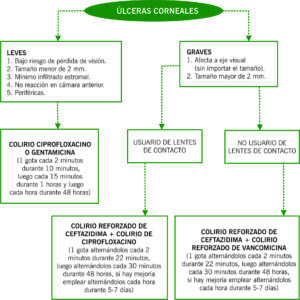
B. ÚLCERA/INFILTRADO CORNEAL: Opacidad blanquecina del estroma corneal que tiñe con fluoresceína. Cuando no tiñe hablamos de infiltrado. Además de los síntomas comunes podremos encontrarnos también con secreciones y reacción inflamatoria de cámara anterior (Tyndall).
TRATAMIENTO: ante úlcera (de presunto origen bacteriano) pequeña (1-2 mm) con leve reacción de cámara anterior que no afecta a eje visual aplicar ciprofloxacino tópico cada 2-3 h; si el tamaño es grande (>2 mm), la reacción inflamatoria es importante o la afectación es central usar antibióticos tópicos reforzados (vancomicina y ceftacidima) horarios más ciclopentolato 3 veces día. Previo al inicio del tratamiento debemos hacer raspado corneal con hoja de bisturí para realizar cultivo y antibiograma; el envío de la muestra debe realizarse de forma urgente, sobre todo, si se sospecha úlcera por Acanthamoeba. Seguimiento cada 48 horas. En casos de pacientes usuarios de lentes de contacto, el tratamiento inicial se haría con colirio reforzado de ceftacidima y colirio de ciprofloxacino horarios.
C. HERPES SIMPLE: la afectación corneal varía desde una queratitis punteada a una queratitis dendrítica. Puede cursar también con úlceras estériles y edema estromal. Como norma general, ante la sospecha de este cuadro siempre suspender esteroides tópicos.
TRATAMIENTO: aciclovir pomada oftálmica 5 veces día durante 2 semanas junto ciclopentolato 3 veces día. En caso de afectación estromal sin defecto epitelial o reacción inflamatoria de cámara anterior puede ser necesario el añadir esteroides tópicos al tratamiento.
D. HERPES ZOSTER: exantema cutáneo hemifacial doloroso con cefalea y algia ocular ipsilateral. Al igual que el herpes simple puede afectar piel, párpados, conjuntiva, córnea, esclera,… En la córnea suelen manifestarse como queratitis pseudodendríticas.
TRATAMIENTO: Afectación cutánea con <72h evolución, aciclovir oral (800mg 5 veces día) de 7 a 10 días, ungüento antibiótico sobre piel y compresas calientes. No administrar aciclovir oral si la evolución es de >72h; en caso de afectación corneal, pomada de tobramicina tópica añadiendo ciclopentolato si el dolor es intenso.
5. CONJUNTIVA Y ESCLERA
A. CONJUNTIVITIS AGUDA: Inyección conjuntival con sensación de cuerpo extraño normalmente sin dolor y con secreciones asociadas, sobre todo por las mañanas.
- ADENOVÍRICAS: secreción serosa, folículos en conjuntiva tarsal y adenopatía preauricular palpable. TRATAMIENTO: Sintomático: lágrimas artificiales, lavados con suero fisiológico y compresas frías. En casos de gran inflamación asociar corticoide tópico suave como medroxiprogesterona o fluorometolona.
- BACTERIANA: secreción mucopurulenta, papilas conjuntivales.
TRATAMIENTO: Tobramicina 5 veces día (10 días).
- ALÉRGICAS: picor, escozor y lagrimeo con importante, quemosis conjuntival con edema palpebral y papilas.
TRATAMIENTO: lágrimas artificiales, antihistamínicos tópicos (olopatadina o quetotifeno 2 veces día durante 15 días) y en formas intensas o muy sintomáticas esteroides tópicos.
B. Episcleritis: Hiperemia conjuntival sectorial recurrente por dilatación de vasos episclerales, sin secreciones y con ligero dolor asociado. Son de causa idiopática habitualmente.
TRATAMIENTO: AINEs orales y tópicos. Para diferenciarla de la escleritis se puede emplear el test de fenilefrina. En los casos de epiescleritis se producirá un blanqueamiento tras la aplicación de dicho colirio.
C. Escleritis: Dolor ocular intenso que puede irradiarse a frente, mejilla y otras localizaciones. Hiperemia sectorial o difusa de vasos episclerales, esclerales y conjuntivales, coloración azulada escleral y disminución de agudeza visual en ausencia de secreción. Se asocia hasta en un 45% de los casos a otros trastornos como artritis reumatoide, herpes zoster,…
TRATAMIENTO: AINEs orales (ibuprofeno 400mg 3 veces día o indometacina 25mg 3 veces día). Si la escleritis es necrosante: prednisona oral asociada a inmunosupresores tipo ciclosporina.
D. Hiposfagma: Sangrado subconjuntival no doloroso sectorial o difuso. Puede producirse tras trauma o Valsalva previo aunque lo más frecuente es que sea espontáneo, sobre todo en hipertensos.
TRATAMIENTO: No requiere tratamiento. Se debe tomar tensión arterial a estos pacientes. No constituyen una urgencia.
6. ENDOFTALMITIS
6.1. Definición: Forma grave de inflamación intraocular que afecta a cavidades oculares y a otras estructuras, sin sobrepasar la esclera. La mayoría se producen en pacientes postoperados, principalmente de cataratas, y en pacientes tratados con inyecciones intravítreas.
6.2. Síntomas guía y signos exploratorios: Dolor intenso, disminución importante de agudeza visual, hiperemia mixta intensa, secreciones. A la exploración en lámpara de hendidura podemos encontrar edema corneal, efecto Tyndall evidente, fibrina en cámara anterior e hipopion (pus en cámara anterior) de mayor o menor cuantía. Es necesario explorar el fondo de ojo: si la opacidad de medios lo permite, podemos ver hemorragias retinianas, exudados blanquecinos y vitritis.
6.3. Abordaje diagnóstico, diagnóstico diferencial y criterios de confirmación: Diagnóstico clínico: Biomicroscopía en lámpara de hendidura y sintomatología. Ante la sospecha de endoftalmitis, si no se logra ver el fondo de ojo, se debe realizar una ecografía ocular urgente en la que objetivaremos la ocupación vítrea.
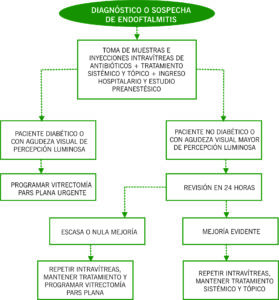
6.4. Estratificación del riesgo y nivel de cuidados iniciales: Se trata de casos graves que constituyen una verdadera emergencia oftalmológica. Estos pacientes requieren inyecciones intravítreas de antibióticos (vancomicina y ceftacidima habitualmente) de forma precoz, previa obtención de muestra vítrea o, en su defecto, de humor acuoso para cultivo y antibiograma.
6.5. Tratamiento: Los pacientes deben quedar ingresados en tratamiento con colirios antibióticos reforzados horarios, corticoides tópicos cada 2 horas y colirio de atropina o ciclopentolato. Generalmente se asocian antibióticos y analgésicos intravenosos. Deben reevaluarse rápidamente por un especialista en retina quirúrgica ya que muchos requerirán vitrectomía pars plana.
DIAGNÓSTICO DIFERENCIAL DEL OJO ROJO
| DOLOR | PUPILA | TINCIÓN CON FLUORESCEÍNA | INYECCIÓN CILIAR | AGUDEZA VISUAL | CARACTERÍSTICAS TÍPICAS | |
| Glaucoma agudo | ++++ | Midriasis arreactiva | – | Si | Aumento PIO | |
| Uveítis anterior | +++ | Miosis | – | Si | ↓↓ | Tyndall |
| Lesiones corneales | +++ | Normal | ++ | Si | ↓↓ | Fotofobia, Lagrimeo |
| Conjuntivitis | No | Normal | – | No | Normal | Secreciones |
| Epiescleritis | + | Normal | – | No | Normal | Hiperemia sectorial |
| Escleritis | ++++ | Normal | – | No | ↓ | Esclera azulada |
| Hiposfagma | No | Normal | – | No | Normal | HTA asociada |
| Endoftalmitis | ++++ | Normal | – | Si | ↓↓↓ | Hipopion, ocupación vítrea |