Muñoz Delgado, Laura
González Oria, Carmen
Gómez-Caminero Gómez, Ana E.
La cefalea es uno de los motivos de consulta más frecuente en las Urgencias. La mayoría de ellas son primarias (migraña, cefaleas trigémino-autonómicas, tensional…), sin embargo, es crucial detectar las cefaleas secundarias (sintomática de otro proceso).
ANAMNESIS
La anamnesis es la clave para el diagnóstico en la mayoría de casos, debiendo incluir varios ítems, así como es fundamental la toma de constantes vitales y realizar una exploración física y neurológica completa.
| Edad de comienzo | Niñez, juventud, madurez, anciano |
| Tiempo de evolución | Cefalea crónica o recurrente
Cefalea aguda o reciente progresiva |
| Si antecedentes de cefalea… | ¿Cambios en las características? |
| Instauración | Súbita, gradual… |
| Frecuencia | Diaria, semanal, mensual
Alterna crisis-remisiones |
| Localización | Focal, hemicraneal, holocraneal
Frontal, occipital, orbitaria, trigeminal… |
| Duración | Segundos, minutos, horas, meses, años… |
| Horario | Matutina, vespertina, hora fija |
| Cualidad | Pulsátil, lancinante, opresiva |
| Intensidad | Leve, moderada, intensa (escala EVA 0-10)
Incompatible con vida diaria Despierta por la noche |
| Factores agravantes o desencadenantes | Ejercicio físico, maniobras de Valsalva, alcohol, posiciones (decúbito supino), menstruación, tacto sobre “zona gatillo”… |
| Remisión | Brusca, progresiva
Medicación que alivia, sueño, decúbito.. |
| Síntomas asociados | Náuseas, vómitos, fotofobia, sonofobia
Fiebre, infección local o sistémica Fotopsias, escotomas, hemianopsia, hemiparesia, parestesias, disartria, afasia, inestabilidad, vértigo, crisis comiciales… |
SÍNTOMAS DE ALARMA
- Cefalea intensa de comienzo agudo
- Cambio o empeoramiento reciente de cefalea crónica
- Cefaleas de frecuencia o intensidad crecientes
- Características atípicas o sin respuesta al tratamiento correcto
- Precipitada por esfuerzo, tos o cambio postural
- Presentación predominantemente nocturna (excepto cefalea en racimos e hípnica)
- Cefalea de inicio súbito en mayores de 50 años (descartar arteritis de la temporal)
- Cefalea siempre del mismo lado (excepto cefalea en racimos, hemicránea paroxística, neuralgia trigeminal, hemicránea continua)
- Con síntomas acompañantes: alteración del nivel de conciencia, crisis epilépticas, focalidad neurológica, papiledema, fiebre, signos meníngeos
- Vómitos recurrentes (excepto en contexto de migraña) o que son en escopetazo
- Cefalea en pacientes oncológicos, inmunodeprimidos, anticoagulados (u otros trastornos de la coagulación), poliquistosis renal y antecedentes familiares de hemorragia subaracnoidea
DIAGNÓSTICO – PRUEBAS COMPLEMENTARIAS
El diagnóstico de una cefalea primaria es clínico, mediante una anamnesis exhaustiva y una exploración neurológica completa.
Ante la sospecha de una cefalea secundaria, se tendrían que solicitar pruebas complementarias:
- Analítica:
- Descartar patología sistémica asociada
- VSG, PCR: en > 50 años, descartar arteritis de la temporal
- TC craneal
- Sospecha de cefalea secundaria (lesión estructural, hemorragia, trombosis de senos venosos…)
- Antes de realizar una punción lumbar
- Punción lumbar (previa realización de TC craneal)
- Sospecha de meningitis / meningoencefalitis
- Sospecha de hemorragia subaracnoidea con TC normal
- Sospecha de hipertensión intracraneal
DEBEN SER VALORADOS POR EL NEURÓLOGO DE GUARDIA:
- Sospecha de hipertensión intracraneal
- Signos anormales en la exploración neurológica o en la neuroimagen.
- Sospecha de arteritis de la temporal
- Estatus migrañoso.
- Cefalea en Racimos.
Paciente que NO requiere valoración por Neurólogo de guardia:
- Cefaleas primarias episódicas (tensional o migraña) con aumento de frecuencia de las crisis y sin criterios de alarma. Considerar uso de tratamientos preventivos
- Ausencia de signos de alarma y estudio normal.
- Cefalea secundaria a otros procesos sistémicos no neurológicos.
CEFALEAS PRIMARIAS
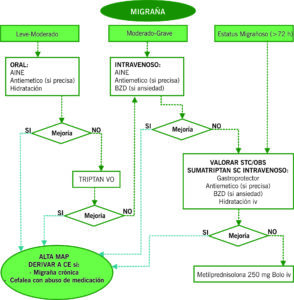
MIGRAÑA. Cefalea primaria más frecuente junto a la cefalea tensional. Es más frecuente en mujeres y de debut antes de los 30 años. Dudar del diagnóstico si el debut es por encima de los 45 años.
| CRITERIOS DIAGNÓSTICOS MIGRAÑA SIN AURA | CRITERIOS DIAGNÓSTICOS MIGRAÑA CON AURA |
| A. Al menos cinco crisis que cumplen los criterios B-D.
B. Episodios de cefalea de entre 4 y 72 horas de duración (no tratados o tratados sin éxito) C. La cefalea presenta al menos 2 de las siguientes 4 características:
D. Al menos uno de los siguientes durante la cefalea:
E. Sin mejor explicación por otro diagnóstico de la ICHD-III. |
A. Al menos dos crisis que cumplen los criterios B y C.
B. El aura comprende síntomas visuales, sensitivos y/o del lenguaje, todo ellos completamente reversibles, pero no presenta síntomas motores, troncoencefálicos ni retinianos. C. Al menos 2 de las siguientes 4 características:
D. Sin mejor explicación por otro diagnóstico de la ICHD-III y se ha descartado un accidente isquémico transitorio (AIT) |
| TRATAMIENTO EN URGENCIAS |
| MÁXIMO 2 triptanes separados en 2 horas al día. Precaución en pacientes con factores de riesgo cardiovascular. |
| TRATAMIENTO AL ALTA |
|
| TRATAMIENTO PREVENTIVO, ejemplos |
| Ejemplo 1: paciente migrañoso que como comorbilidad presente fibrilación auricular o taquicardias, hipertensión arterial, enfermedad coronaria, ansiedad o temblor esencial |
Propanolol 20mg à Iniciar 1ª semana 0-0-20mg , 2ª semana 20-0-20mg , 3ª semana 20mg – 0- 40mg
|
| Ejemplo 2: paciente con sobrepeso, mujer con toma de anticonceptivos |
Topiramato 25mg à Iniciar 1ª semana 0-0-25mg, 2ª semana 25mg-0-25mg, 3ª semana 25-0-50mg, 4ª semana 50mg-0-50mg
|
| Ejemplo 3: paciente que asocia depresión o insomnio |
Amitriptilina 25mg à Iniciar 1ª semana 0-0-12.5mg, y a la 2ª semana 0-0-25mg, recomendar tomar 12 horas antes de dormir.
|
| Otros preventivos |
Flunarizina 5 mg si <65 años: 0-0-10mg, si > 65 años 0-0-5mg
|
CEFALEA TENSIONAL
| CRITERIOS DIAGNÓSTICOS |
| A. Al menos 10 episodios de cefalea que aparezcan de media menos de un día al mes (menos de 12 días al año) y que cumplen los criterios B-D.
B. Cefalea con duración de 30 minutos a 7 días. C. Al menos dos de las siguientes cuatro características:
D. Ambas características siguientes:
E. Sin mejor explicación por otro diagnóstico de la ICHD-III. |
| TRATAMIENTO EN URGENCIAS |
| AINE oral o iv ó metamizol im +/- ansiolítico
No están indicados los triptanes. |
| AL ALTA |
| Si cefalea tensional crónica: cefalea tipo tensional o migrañoso que aparece durante 15 días o más al mes durante más de 3 meses (descartar abuso de medicación) Iniciar tratamiento preventivo con amitriptilina 25 mg: 1ª semana 0-0-0.5, y a la 2ª semana 0-0-1, recomendar tomar 1-2 horas antes de dormir. (Efecto secundario: somnolencia – Contraindicado: insuficiencia hepática, glaucoma, bloqueo auriculo-ventricular). |
CEFALEA POR ABUSO DE ANALGÉSICOS
| CRITERIOS DIAGNÓSTICOS |
| Durante 15 días o más al mes, durante más de 3 meses en contexto de migraña crónica o tensional |
| AL ALTA |
|
NEURALGIA DEL TRIGÉMINO
| CRITERIOS DIAGNÓSTICOS |
| A. Al menos tres episodios de dolor facial unilateral que cumplen los criterios B y C.
B. Se localiza en una o más ramas de la división del nervio trigémino, sin irradiación más allá de la distribución del trigémino. C. El dolor presenta al menos tres de las siguientes cuatro características:
D. in déficits neurológicos clínicamente evidentes E. Sin mejor explicación por otro diagnóstico de la ICHD-III ♦ Signos de alarma: inicio antes de los 40 años, afectación de la primera rama del nervio trigémino, bilateral |
| TRATAMIENTO EN URGENCIAS |
1 bolo intravenoso de 1 de las siguientes opciones.
|
| TRATAMIENTO AL ALTA |
| Carbamacepina 200mg 1ª semana: 0-0-1, 2ª semana 1-0-1, 3ª semana 1-1-1. |
CEFALEA EN RACIMOS
| CRITERIOS DIAGNÓSTICOS |
| A. Al menos cinco ataques que cumplen los criterios B-D.
B. Dolor de unilateral de intensidad severa o muy severa en región orbitaria, supraorbitaria o temporal, con una duración de 15 a 180 minutos sin tratamiento C. Cualquiera o los dos los siguientes:
D. La frecuencia de los ataques varía entre una vez cada dos días y ocho al día durante más de la mitad del tiempo que el trastorno está activo. E. Sin mejor explicación por otro diagnóstico de la ICHD-III. |
| TRATAMIENTO EN URGENCIAS (si fuera necesario) |
| Oxigenoterapia 100% durante 15-20 minutos + sumatriptan subcutáneo +/-Ansiolítico (benzodiacepinas)
Si no responde: bolo de metilprednisolona 250mg IV |
| TRATAMIENTO AL ALTA |
| Previo ECG y dejar reflejado
+ Verapamilo 80 mg: 1ª semana 0-0-120, 2ª semana: 120-0-120, 3ª semana: 120-120-120 + Prednisona 60mg en pauta descendente, a bajar 10 mg cada 5 días. + Evitar desencadenantes (alcohol). |
HEMICRANEAL PAROXÍSTICA
| CRITERIOS DIAGNÓSTICOS |
| A. Al menos 20 ataques que cumplen los criterios B-E.
B. Dolor severo unilateral en región orbitaria, supraorbitaria o temporal, con una duración de 2 a 30 minutos. C. Al menos uno de los siguientes síntomas o signos, homolaterales al dolor:
D. Los ataques tienen una frecuencia por encima de cinco por día durante más de la mitad del tiempo. E. Los episodios responden completamente a dosis terapéuticas de indometacina. F. Sin mejor explicación por otro diagnóstico de la ICHD-III. |
| TRATAMIENTO EN URGENCIAS (si fuera necesario) |
| Oxigenoterapia 100% durante 15-20 minutos + sumatriptan subcutáneo +/-Ansiolítico (benzodiacepinas)
Si no responde: bolo de metilprednisolona 250mg IV |
| TRATAMIENTO AL ALTA |
| Indometacina |
Criterios de derivación a Consultas Externas de Neurología:
- Migraña episódica de alta frecuencia o migraña crónica
- Cefalea trigémino-autonómica
- Neuralgia del trigémino
- Cefalea por abuso de medicación
Derivación mediante: “deriva a Consulta General Neurología”.