Amodeo Arahal, María Cristina
Núñez Jaldón, Ángela M.
Biscarri Carbonero, Ángela
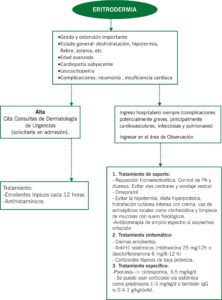
1. ERITRODERMIA
| DEFINICIÓN | CLÍNICA | DIAGNÓSTICO |
| Eritema y descamación generalizada en más de un 90% de la superficie corporal.
Su etiología es variada. Las más frecuentes son las secundarias a dermatosis previas (psoriasis, dermatitis atópica, de contacto o seborreica); seguidas por las reacciones a fármacos, neoplasias (8% son linfoma cutáneo T), e infecciones. Un 15-30% son idiopáticas. |
|
|
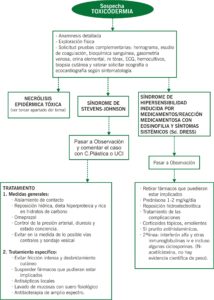
2. TOXICODERMIA
| DEFINICIÓN | CLÍNICA | DIAGNÓSTICO |
|
|
|
3. NECRÓLISIS EPIDÉRMICA TÓXICA (NET)
| DEFINICIÓN | CLÍNICA | DIAGNÓSTICO |
| Enfermedad muy grave, causada por una reacción adversa a fármacos, entre los que destacan por su frecuencia los anticonvulsionantes, antiinflamatorios, alopurinol, antibióticos como sulfamidas y betalactámicos, entre otros.
Presenta un alto índice de mortalidad. |
El desprendimiento epidérmico aumenta con la fricción (Signo de Nikolski).
|
|
BIBLIOGRAFÍA
- Pereyra Rodríguez JJ, Corbí Llopis R. Urgencias en Dermatología. Manual de Dermatología para Residentes. 2011;751-772.
- Cisneros Herreros JM, Carneado de la Fuente J. Manual de Urgencias. Hospitales Universitarios Virgen del Rocío.
- Jiménez Murillo JL, Montero Pérez J. Medicina de Urgencias y Emergencias. Guía diagnóstica y protocolos de actuación. 4ª ed. Barcelona: Elsevier. 2010; pág: 952-4.
- Férnandez Carmona A, Díaz Redondo A, Olivencia Peña L, Garzón Gómez A, Frías Pareja J.C, Ballesteros Martínez J.L. Tratamiento de necrólisis epidérmica tóxica con ciclosporina A. Med Intensiva. 2011;35(7):442-445.
Eritrodermias. Toxicodermia. Necrólisis epidérmica tóxica